Examens complémentaires avant l’opération
- Un bilan radiographique complet est réalisé pour confirmer le diagnostic d’arthrose du genou (gonarthrose). Un scanner du genou est également effectué pour planifier l’opération et permettre la mise en place d’une prothèse de genou sur mesure.
- Un bilan dentaire et urinaire est prescrit afin de détecter toute infection qui devra être traitée avant l’intervention pour éviter toute contamination. Vous devrez prendre rendez-vous avec votre dentiste pour une radiographie dentaire. Un prélèvement d’urine sera réalisé une semaine avant votre hospitalisation ; l’ordonnance vous sera remise lors de la consultation avec le médecin anesthésiste. En cas d’infection urinaire détectée lors de ce prélèvement, contactez rapidement l’équipe d’anesthésie de la clinique pour traiter cette infection.
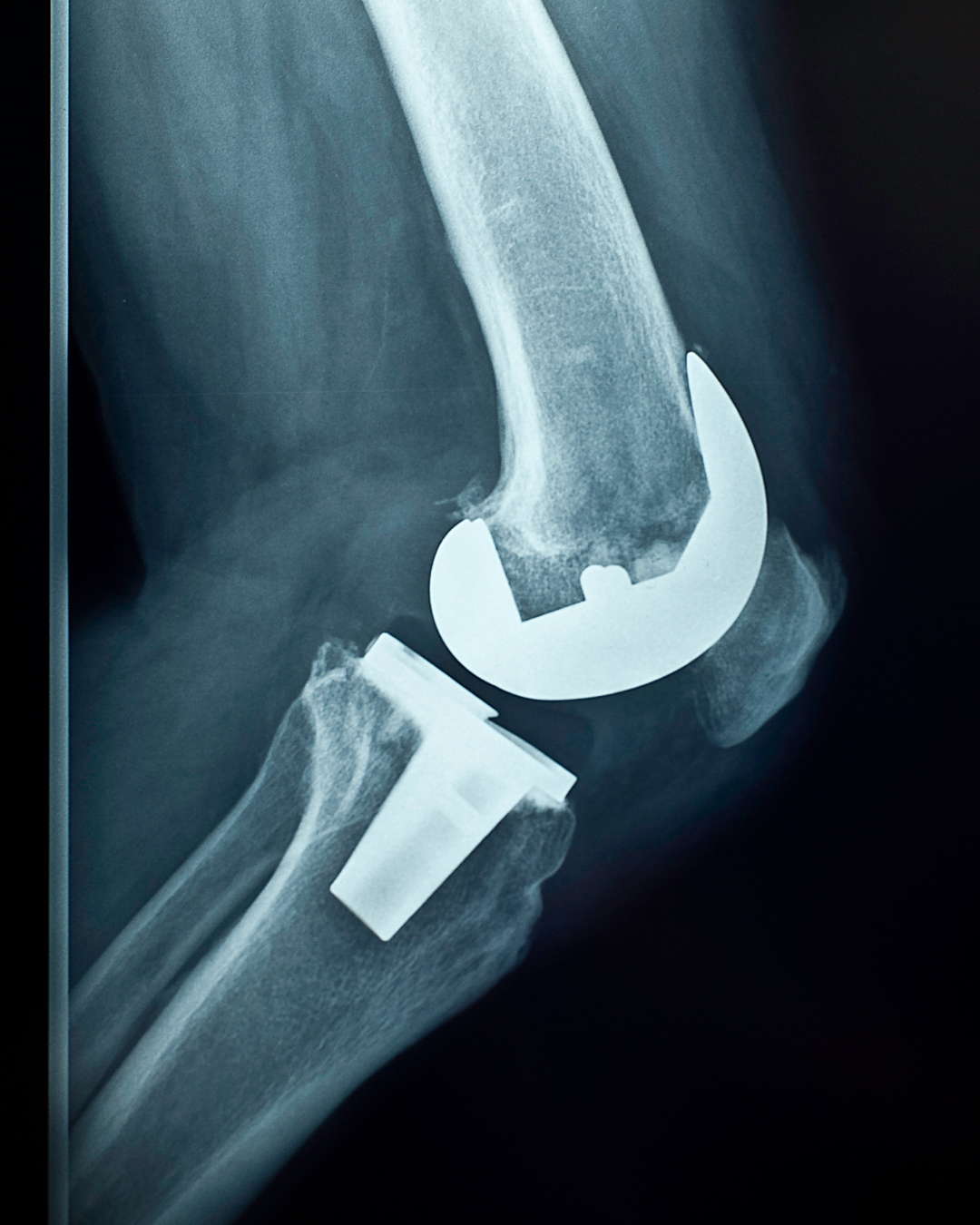
Qu’est-ce qu’une prothèse totale de genou sur mesure ?
La prothèse totale de genou, également connue sous le nom d’arthroplastie totale de genou, consiste à remplacer le cartilage usé par l’arthrose par des implants prothétiques.
Création de matériel personnalisé:
L’opération est planifiée en amont en 3D à l’aide d’examens d’imagerie (scanner), permettant la fabrication de guides de coupe sur mesure.
Déroulement de l’intervention :
L’intervention est réalisée sous anesthésie générale ou loco-régionale et dure environ une heure à une heure et demie. Une incision est pratiquée à l’avant du genou pour ouvrir l’articulation.
Les surfaces articulaires endommagées par l’arthrose (fémur, tibia et rotule) sont ensuite recoupées à l’aide d’une instrumentation chirurgicale spécialement développée pour votre prothèse de genou.
La prothèse peut être fixée dans l’os par impaction (prothèse sans ciment) ou avec du ciment (prothèse cimentée), en fonction de la qualité de votre os.
À la fin de l’opération, un anesthésique local est injecté pour réduire les douleurs post-opératoires
Suivi post-opératoire
La durée d’hospitalisation est d’environ 0 à 2 jours.
La rééducation débute dès le lendemain avec une marche avec un appui complet sous couvert de deux béquilles. Aucune attelle n’est nécessaire pour marcher mais une attelle de cryothérapie compressive est utilisés afin de diminuer les douleurs et limiter l’hématome.
La rééducation se poursuit en centre de rééducation ou dans un cabinet de kinésithérapie de ville. ll faut attendre au moins 6 mois pour atteindre une amélioration optimale, mais l’amélioration peut se poursuivre encore sur les 2 années suivant l’opération.
Objectifs : on doit pouvoir marcher sans douleur sur une distance d’au moins 5 km et obtenir une flexion d’au moins 120°.
Etapes de la convalescence :
- Reprise de la conduite automobile : au bout d’un mois.
- Reprise des activités professionnelles : généralement dans un délai de 2 à 3 mois, délai variable selon les cas et les professions.
- Reprise des activités sportives : après plusieurs mois et sur avis de votre chirurgien, selon la qualité de la récupération, l’activité envisagée et le niveau de pratique
Quelle est la durée de vie d’une prothèse ?
Les prothèses doivent généralement être remplacées au bout d’un délai de l’ordre de 15 à 25 ans.
Ce n’est pas tant en raison d’une dégradation des matériaux de l’implant, mais du vieillissement naturel de l’os et qui peut causer un descellement.
De nombreux facteurs déterminent la durée de vie de la prothèse : âge et activité du patient, pratique de sports qui sollicitent fortement le genou, un éventuel surpoids…
Une reprise de prothèse de genou est alors possible, mais les conditions sont alors moins favorables.
Risques opératoires
Les risques sont augmentés en présence de problèmes de santé préexistants (problèmes cardiaques, troubles de la coagulation, diabète) et de tabagisme actif. Il est recommandé d’arrêter de fumer complètement avant l’opération.
Les risques incluent :
- Hématome qui se résorbe en règle générale spontanément. Il peut exceptionnellement nécessiter une ponction évacuatrice ou une évacuation chirurgicale.
- Phlébite, peut survenir malgré le traitement anticoagulant préventif et le port de bas de contention mis en place. Il s’agit d’un caillot qui se forme dans les veines des jambes, celui-ci peut migrer et entraîner une embolie pulmonaire. La phlébite se manifeste par les signes cliniques suivants : une douleur vive au mollet, une jambe rouge et gonflée. Une échographie-doppler des membres inférieurs permettra de confirmer le diagnostic et adapter le traitement anti-coagulant afin de dissoudre le caillot.
- Raideur du genou : la cicatrisation des tissus dans le genou peut créer des adhérences qui peuvent limiter la flexion ou l’extension. Si cela se produit dans les semaines qui suivent l’opération, une mobilisation du genou sous anesthésie pour libérer les adhérences peut être proposée. Plus tard, une arthrolyse du genou sous arthroscopie sera proposée
- Luxation ou le déplacement des pièces de la prothèse peut nécessiter une réduction sous anesthésie générale voire une nouvelle intervention chirurgicale avec éventuel changement d’une ou des pièces prothétiques.
- Calcifications dans la capsule ou dans les muscles de voisinage qui peuvent être responsables d’une diminution de la mobilité post-opératoire.
Plus rarement :
Algodystrophie : C’est un phénomène douloureux et inflammatoire responsable de raideur. Elle est traitée médicalement et peut durer plusieurs mois (voire parfois des années), entraînant une prise en charge spécifique avec rééducation adaptée, bilans complémentaires et parfois prise en charge spécifique de la douleur. Elle est imprévisible dans sa survenue comme dans son évolution et ses séquelles potentielles.
L’Infection : est une complication rare mais grave. Elle peut survenir longtemps après la chirurgie et peut provenir d’une infection à distance du genou, comme une infection dentaire ou urinaire.
Une infection sur la prothèse conduit le plus souvent à une reprise chirurgicale. Il faudra donc surveiller attentivement, traiter les infections toute votre vie et prendre bien soin de votre peau en évitant toute plaie qui constituerait une porte d’entrée pour les bactéries. Il vous est fortement déconseillé de fumer pendant la période de cicatrisation, le tabagisme augmentant de manière significative le taux d’infection.
L’instabilité fémoro-patellaire (subluxation ou luxation de la rotule ou patella): peut survenir après un délai variable. Elle se révèle par des douleurs et une faiblesse de la force du quadriceps.
Elle nécessite souvent une intervention après avoir fait un scanner afin de vérifier le bon positionnement des pièces prothétiques.
La persistance de douleurs , le plus souvent minimes et localisées, est parfois constatée sans explication malgré une prothèse parfaitement posée. Il s’agit le plus souvent de douleurs d’origine tendineuse ou musculaire.
La prothèse peut faire l’objet d’une usure : Les nouveaux matériaux de frottement ont grandement diminué ce risque. Mais au fil du temps, le polyéthylène situé entre la pièce fémorale et tibiale ainsi qu’au niveau de la rotule peut s’user. Cette usure peut être bien tolérée, mais elle va s’aggraver avec le temps et l’activité.
Le descellement de la prothèse : L’usure peut parfois abîmer l’os autour de la prothèse et altérer la fixation de celle-ci, aboutissant progressivement à son descellement, le plus souvent accompagné d’une réapparition de douleurs et d’une boiterie. D’une façon générale, la fixation de la prothèse à l’os, quelle qu’elle soit (fixation avec ou sans ciment), peut s’altérer avec le temps.
Le vieillissement de l’os peut favoriser cette complication.
Certaines cicatrices restent sensibles et il est fréquent que plusieurs zones autour de celles-ci aient perdu un peu de leur sensibilité rendant inconfortable la position à genoux. D’autres cicatrices appelées chéloides (boursouflée et gênante) peuvent se former en cas de prédisposition ou après une infection de la plaie.
La liste n’est pas exhaustive et une complication particulièrement exceptionnelle peut survenir, liée à l’état local ou à une variabilité technique.
Consignes et Recommandations :
Tabagisme : Il vous est fortement déconseillé de fumer avant l’opération et pendant la période de cicatrisation, le tabagisme augmentant de manière significative le taux d’infection, de phlébite et de mauvaise cicatrisation de la peau et du ligament croisé (majoration du risque de rupture).
A noter : Le défaut d’axe pré-opératoire (genu valgum ou varum) ne peut pas toujours être complètement corrigé, l’intervention étant souvent un compromis que le chirurgien estime le meilleur possible pendant l’intervention. Une instabilité résiduelle d’origine ligamentaire ne peut pas toujours être totalement évitée et est généralement bien tolérée.
Les risques énumérés ne constituent pas une liste exhaustive. Votre chirurgien donnera toute explication complémentaire et se tiendra à votre disposition pour évoquer avec vous chaque cas particulier avec les avantages, les inconvénients et les risques de l’intervention. Être bien informé et discuter avec votre chirurgien et votre anesthésiste permet de réduire au maximum les risques de l’intervention et de savoir comment réagir lors de la survenue d’une complication.