Instabilité de la cheville
La cheville est une articulation qui permet la mobilité et la stabilité du pied. Lorsqu’elle se fragilise, les patients peuvent souffrir d’une instabilité chronique, marquée par une sensation de faiblesse, des entorses à répétition et une gêne dans les activités quotidiennes ou sportives.
Cette instabilité de la cheville est souvent la conséquence d’un traumatisme mal soigné, le plus fréquent étant l’entorse latérale de la cheville. Bien qu’elle puisse sembler anodine, une instabilité non prise en charge peut altérer durablement la qualité de vie et favoriser des lésions articulaires à long terme (arthrose).

Qu’est-ce qu’une instabilité de la cheville ?
L’instabilité de la cheville correspond à une perte de stabilité de l’articulation, due à une atteinte des ligaments qui soutiennent la cheville.
On distingue :
- L’instabilité fonctionnelle, où le patient ressent une gêne, une faiblesse et parfois une douleur, sans lésion ligamentaire objectivable.
- L’instabilité mécanique, où les ligaments sont distendus ou rompus, entraînant une véritable laxité articulaire.
Dans les deux cas, la cheville devient plus vulnérable, ce qui expose à de nouvelles entorses et limite la pratique des activités physiques.
Instabilité de la cheville : causes et facteurs de risque
La cause principale d’une instabilité de la cheville est l’entorse, en particulier les entorses du ligament latéral externe. Lorsqu’elles ne sont pas traitées correctement, elles laissent des séquelles ligamentaires responsables de laxité.
Les facteurs de risque incluent :
- Les entorses à répétition, notamment lors d’activités sportives (football, basket, trail, danse).
- Une rééducation insuffisante après une entorse initiale.
- Certaines anomalies anatomiques (pied creux, varus de l’arrière pied) augmentent le risque d’entorse.
- Une hyperlaxité ligamentaire constitutionnelle.
- Le port de chaussures inadaptées lors de la pratique sportive.
Instabilité de la cheville : symptômes
Les symptômes les plus fréquents sont :
- La sensation de cheville qui lâche ou “qui part sur le côté”.
- Des entorses répétées, souvent pour des mouvements ou des efforts minimes.
- Des douleurs chroniques situées à l’extérieur de la cheville.
- Une appréhension à la marche sur terrain irrégulier ou lors d’activités sportives.
- Parfois un gonflement persistant ou une raideur articulaire.
Ces signes doivent alerter, car ils traduisent une faiblesse ligamentaire et peuvent être associés à des lésions cartilagineuses ou tendineuses.
Comment diagnostiquer une instabilité de la cheville ?
Le diagnostic repose d’abord sur un examen clinique précis. Celui-ci recherche la laxité de l’articulation par des tests spécifiques et évalue la stabilité globale du pied.
Des examens complémentaires peuvent être prescrits pour préciser les lésions :
- Radiographies : pour éliminer une fracture ou étudier l’alignement osseux.
- IRM : pour analyser l’état des ligaments, du cartilage et des tendons.
- Arthroscanner : dans certains cas complexes, pour explorer l’articulation de manière plus fine.
Quel traitement pour une instabilité de la cheville ?
Le traitement dépend du type d’instabilité, de la gêne ressentie et du profil du patient.
Traitement médical
Lors d’une première entorse, une prise en charge médicale est proposée :
- Orthèses rigides à porter entre 15 à 30 jours selon la gravité de la lésion ligamentaire.
- Rééducation, fondamentale, avec un programme de renforcement musculaire et de travail proprioceptif (exercices d’équilibre, stabilité du pied) pour au moins 1 mois.
Ce traitement suffit dans la grande majorité des cas. Cependant, dans 5 à 20% des cas, la cheville peut rester instable et/ou douloureuse.
Dans le cas d’une cheville instable, il existe une indication chirurgicale de stabilisation ligamentaire.
Dans le cas d’une cheville douloureuse, le traitement de première intention comprend la rééducation et les infiltrations (PRP). En cas de douleur persistante malgré un traitement médical bien conduit, une chirurgie de retente ligamentaire peut être discutée.
Traitement chirurgical
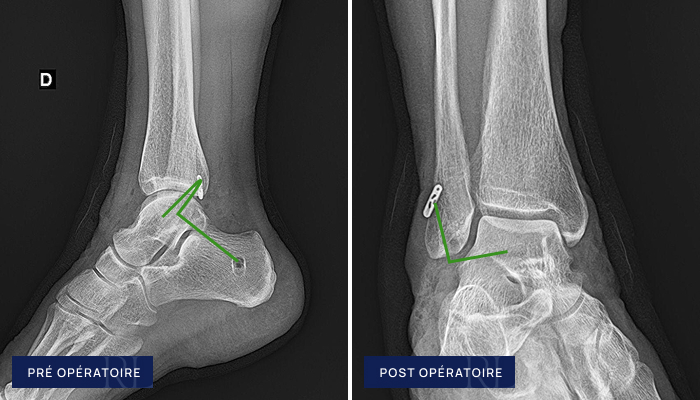
Si la cheville reste instable malgré la rééducation, ou en cas d’entorses récidivantes très invalidantes, une intervention chirurgicale est indiquée. La technique de référence est la ligamentoplastie anatomique. Elle consiste à reconstruire le Ligament Talo Fibulaire Antérieur (LTFA) et le Ligament Calcanéo Fibulaire (CFL).
Si la cheville reste douloureuse, une intervention de retente ligamentaire peut être discutée. C’est l’intervention de Broström, qui consiste à retendre et renforcer les ligaments externes de la cheville.
Ligamentoplastie et retente ligamentaire
L’opération est réalisée en ambulatoire, c’est-à-dire que vous rentrez chez vous le jour même de l’intervention. L’opération dure moins d’une heure.
Ligamentoplastie anatomique :
- On prélève le tendon du muscle Droit Interne (DI ou Gracilis) au niveau du genou.
- Le greffon est replié pour pouvoir reconstruire le LTFA et le CFL de la cheville.
- L’opération est réalisée sous anesthésie générale ou loco-régionale.
- La chirurgie est réalisée sous arthroscopie, sans ouvrir l’articulation de la cheville. L’arthroscopie consiste à introduire dans une articulation, via des mini-incisions, une caméra vidéo miniaturisée couplée à des instruments fins.
- On perce ensuite un orifice dans la fibula, le talus et le calcanéum pour réinsérer le greffon à l’emplacement exact des attaches du LTFA et du CFL.
- Le temps de la cicatrisation, le greffon sera maintenu par des fils fixés par un boutons en titane et des vis résorbables. Il se soudera progressivement à l’os, tout comme l’était le ligament natif.
- Habituellement, le matériel mini-invasif utilisé (bouton en titane et vis) ne nécessite pas d’être retiré.
- Les éventuelles lésions cartilagineuses associées seront traitées dans le même temps si cela est nécessaire.
Retente ligamentaire :
- En cas de retente, il n’y a pas besoin de réaliser un prélèvement tendineux.
- La chirurgie est réalisée de la même façon, sous arthroscopie,
- Les ligaments (LTFA et CFL) détendus sont réinsérés sur la fibula à l’aide d’une mini ancre.
- Selon le besoin, un renfort (Tape ou ligament artificiel) peut être ajouté pour stabiliser davantage la cheville.
Quelles sont les suites opératoires ?
Après l’opération, l’appui complet est autorisé dans une botte de marche pour une durée de 3 à 4 semaines. La botte est à garder uniquement pour la marche, pas la nuit. La rééducation débute rapidement au bout de 3 à 4 semaines et se poursuit plusieurs mois pour restaurer la mobilité, la force musculaire et la stabilité de la cheville.
En règle générale :
- Le vélo est repris à partir de 6 semaines.
- La natation à partir de 2 mois
- Toutes les activités, notamment à impacts (course, saut), à partir du 3è mois.
Risques opératoires
Les risques sont augmentés en présence de problèmes de santé préexistants (problèmes cardiaques, troubles de la coagulation, diabète) et de tabagisme actif. Il est recommandé d’arrêter de fumer complètement avant l’opération.
Les risques incluent :
- Hématome qui se résorbe en règle générale spontanément.
- Phlébite, pouvant entraîner une embolie pulmonaire et nécessiter un traitement anticoagulant.
Plus rarement :
- Algodystrophie : Phénomène douloureux et inflammatoire encore mal compris. Elle est traitée médicalement et peut durer plusieurs mois (voire parfois des années), entraînant une prise en charge spécifique avec rééducation adaptée, bilans complémentaires et parfois prise en charge spécifique de la douleur. Elle est imprévisible dans sa survenue comme dans son évolution et ses séquelles potentielles.
- Infection de l’articulation : Exceptionnelle car le geste chirurgical est réalisé sous arthroscopie. Néanmoins, cette complication grave (révélée par de la fièvre, des frissons ou un écoulement cicatriciel) nécessite une reprise chirurgicale pour réaliser un lavage du genou ainsi que la prescription d’un traitement antibiotique prolongé.
- Re-rupture : Rare mais possible au cours d’un nouveau choc. Le ligament externe réparé peut ne pas cicatriser de façon satisfaisante, entraînant une nouvelle rupture. Une chirurgie de révision est alors discutée.
- Lésions des nerfs : Les nerfs qui entourent la cheville peuvent être accidentellement blessés. Cette complication exceptionnelle peut occasionner une douleur ou une perte de la sensibilité sur le dos du pied.
- Hypoesthésie : Plus fréquemment, une perte de sensibilité de la peau peut persister dans la zone opérée. Celle-ci disparaît ou s’atténue le plus souvent avec le temps et n’entraîne pas de gêne fonctionnelle.
Consignes et recommandations :
- Tabagisme : Il vous est fortement déconseillé de fumer avant l’opération et pendant la période de cicatrisation, le tabagisme augmentant de manière significative le taux d’infection, de phlébite et de mauvaise cicatrisation de la peau et du ligament croisé (majoration du risque de rupture).
- Respect des consignes post-opératoires : Il est important de respecter les consignes post-opératoires données par votre chirurgien et par votre kinésithérapeute pour la reprise des activités sportives. Le non-respect des consignes peut conduire à des complications mécaniques.
- Les risques énumérés ne constituent pas une liste exhaustive. Votre chirurgien donnera toute explication complémentaire et se tiendra à votre disposition pour évoquer avec vous chaque cas particulier avec les avantages, les inconvénients et les risques de l’intervention. Être bien informé et discuter avec votre chirurgien et votre anesthésiste permet de réduire au maximum les risques de l’intervention et de savoir comment réagir lors de la survenue d’une complication.