Quintus Varus
Le quintus varus, souvent appelé « oignon du petit orteil », est une déformation du pied qui peut devenir gênante au quotidien. Elle se traduit par une saillie douloureuse sur le côté externe du pied, en regard du cinquième orteil (quintus). C’est donc l’opposé de l’hallux valgus.
Bien que généralement moins connue que l’hallux valgus, elle peut provoquer des douleurs comparables, en particulier lors du chaussage.

Quintus varus : définition
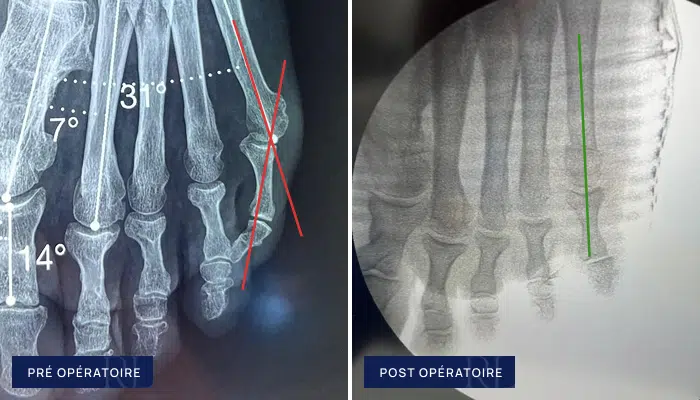
Le quintus varus correspond à une déviation du cinquième orteil vers l’intérieur du pied (varus), ce qui entraîne une proéminence osseuse latérale au niveau de la tête du cinquième métatarsien. Cette déformation est responsable d’un conflit avec la chaussure, qui peut rapidement devenir douloureux. Elle s’accompagne parfois de callosités ou d’irritations cutanées liées aux frottements répétés.
On distingue deux formes principales de quintus varus :
- La forme congénitale, présente dès la naissance et souvent familiale,
- La forme acquise, qui se développe progressivement au fil du temps, souvent sous l’effet de contraintes mécaniques ou du port de chaussures inadaptées.
Quelles sont les causes du quintus varus ?
Plusieurs facteurs peuvent expliquer l’apparition d’un quintus varus. Dans certains cas, il s’agit d’une prédisposition génétique liée à la morphologie du pied. Plus fréquemment, le port de chaussures étroites ou rigides, qui compriment les orteils, joue un rôle déterminant.
D’autres causes peuvent être associées :
- Anomalies de la statique du pied, comme un avant-pied trop large ou un pied plat,
- Hypermobilité articulaire ou déséquilibre musculaire,
- Conséquences d’autres déformations, notamment l’hallux valgus, qui modifie la répartition des appuis,
- Traumatismes anciens du cinquième orteil ou du métatarsien.
Avec le temps, ces facteurs entraînent un déplacement progressif de l’orteil et une accentuation de la bosse osseuse externe.
Les symptômes du quintus varus
Le principal symptôme est une douleur localisée sur le bord externe du pied, en regard de la saillie osseuse. Cette douleur s’aggrave lors du port de chaussures serrées ou à bout étroit, qui exercent une pression sur la zone.
On observe souvent d’autres manifestations :
- Apparition de cors ou callosités sur la proéminence,
- Inflammation locale avec rougeur, sensation de chaleur et un gonflement possible,
- Gêne fonctionnelle lors de la marche prolongée,
- Dans les formes avancées, une déformation visible et parfois associée à une rotation du petit orteil.
Si elle n’est pas traitée, cette pathologie peut devenir chronique et limiter le choix des chaussures, voire impacter la vie quotidienne.
Diagnostic du quintus varus
Le diagnostic repose avant tout sur un examen clinique. Le chirurgien observe la déformation, recherche les zones de douleur et évalue l’importance du conflit avec la chaussure.
Des radiographies du pied en charge peuvent être réalisées afin de mesurer l’angle de déviation du cinquième métatarsien et d’évaluer la sévérité de la déformation. Cet examen permet également d’identifier d’éventuelles pathologies associées, comme un hallux valgus ou des anomalies de la voûte plantaire.
Comment soigner un quintus varus ?
Le traitement dépend de la gêne ressentie et de la gravité de la déformation.
Traitement médical
Un traitement médical peut être tenté dans un premier temps. Celui-ci inclus :
- Le port de semelles orthopédiques ou d’orthèses pour réduire temporairement la déformation.
- Les antalgiques peuvent soulager provisoirement les symptômes en cas de crise douloureuse.
Cependant, seule la chirurgie permet de corriger la déformation et de soulager les douleurs de façon pérenne. L’opération est décidée en fonction de l’importance des douleurs, de la gêne quotidienne et des difficultés au chaussage.
L’importance de la déformation n’est pas forcément corrélée à l’importance de la gêne.
Vous êtes la seule personne à même d’évaluer l’importance de votre gêne dans la vie quotidienne et de décider du bon moment pour l’opération.
Déroulement de l’opération
- La chirurgie est réalisée sous anesthésie locorégionale ou locale (la jambe, ou seulement le pied, est « endormie »). Une sédation voire une courte anesthésie générale est possible pour votre confort.
- L’opération est réalisée en ambulatoire : vous repartez le jour même de l’intervention, en marchant.
- L’intervention dure environ 15 à 30 minutes.
- La technique utilisée est dite mini-invasive ou percutanée. C’est-à-dire qu’elle est réalisée par des petites incisions de quelques millimètres.
- Le premier geste consiste à enlever la bosse osseuse avec une fraise. Le premier métatarsien et la première phalange sont coupés (ostéotomie) pour réaligner l’orteil. Il n’y a pas de pose d’implant. Un pansement spécial maintient l’orteil en position pendant 7 à 15 jours. Des gestes complémentaires peuvent être nécessaires en fonction des déformations associées.
Le taux de satisfaction est supérieur à 95 %
Suivi post-opératoire
Jour de l’opération :
- Retour à domicile le jour même, avec utilisation de béquilles uniquement le soir de la sortie de la clinique car le pied peut être encore sous anesthésie.
- La reprise de l’appui complet est autorisée le jour même de l’opération grâce à une chaussure spéciale médicalisée qui doit être portée pendant 1 mois.
- Un pansement spécial maintient l’orteil en position. Il est à garder entre 7 à 15 jours.
Les premiers jours :
- Les trois premiers jours, vous devez prendre des médicaments antalgiques sans attendre la survenue de douleur.
- Application de froid (cryothérapie) et maintien surélevé du pied pour limiter le gonflement (œdème).
Les premières semaines :
- Il faudra être très attentif à ne pas mouiller le pied opéré. Veillez à protéger votre pied avec une housse de protection étanche (disponible en pharmacie) lors de la douche.
15 jours après l’opération :
- Votre pansement est retiré par un infirmier, chez vous, la veille de votre premier RDV post opératoire.
- Vérification de la bonne cicatrisation de la peau.
- Radiographies de contrôle pour s’assurer du maintien de la correction chirurgicale.
- Mise en place d’une orthoplastie en silicone et d’une bande de contention afin d’activer la circulation veineuse et de limiter l’œdème. Une fois la cicatrisation de la peau acquise, la douche est autorisée.
60 jours après l’opération :
Une nouvelle consultation de contrôle 60 jours après l’opération permet de s’assurer de la bonne consolidation osseuse de votre pied. A la fin du premier mois, vous pourrez porter des chaussures larges et souples puis progressivement des chaussures plus fines.
Note : La conduite est autorisée 2 semaines après l’opération, en fonction de la douleur. La reprise du travail est possible avec les chaussures médicalisées au bout de quelques jours en cas de travail sédentaire (télétravail ou travail de bureau permettant de rester assis et si besoin de garder le pied surélevé). En cas de travail physique ou de travail nécessitant de nombreux déplacements, la reprise se fait environ à la 6ème semaine avec si besoin une adaptation temporaire du poste de travail.
La reprise d’une activité physique légère est possible au bout d’un mois (vélo, natation). La reprise de la course à pied et des saut sera possible à partir du 2ème après l’opération.
Risques opératoires
Le taux de complications avec cette technique est faible.
Les risques sont augmentés en présence de problèmes de santé préexistants (problèmes cardiaques, troubles de la coagulation, diabète) et de tabagisme actif. Il est recommandé d’arrêter de fumer complètement avant l’opération.
Les risques incluent :
- Hématome, qui se résorbe en règle générale spontanément.
- Phlébite, pouvant entraîner une embolie pulmonaire et nécessitant un traitement anticoagulant
- Infection, est très rare dans cette chirurgie mini-invasive, inférieure à 0,5%. Sa survenue peut nécessiter une nouvelle intervention et/ou la prise d’antibiotiques.
- Irritation des nerfs qui entourent les os sectionnés peuvent être irrités lors de la chirurgie. Cette complication exceptionnelle peut être responsable de troubles de la sensibilité des orteils.
- Gonflement : Il ne s’agit pas d’une complication mais d’une suite opératoire habituelle. Cet œdème dure en moyenne 2 à 3 mois pour une opération sur un orteil. Si l’opération touche plus d’un orteil, il dure en moyenne 3 à 6 mois. Il est lié à l’importance des gestes réalisés et à l’état de vos veines (insuffisance veineuse, varices). Il peut être associé à des douleurs, une raideur et un retard à la reprise du chaussage normal et des activités. Afin de diminuer ce gonflement, il est essentiel de maintenir la bande de contention le premier mois puis d’utiliser des chaussettes ou des bas de contention. Une phase douloureuse peut apparaître après le premier pansement. Elle correspond souvent à la reprise des activités et à la réduction de la prise des médicaments antalgiques. Ces douleurs régressent progressivement en quelques semaines, il est essentiel en post opératoire de bien surélever le pied et de glacer.
- Algodystrophie : rarement, des réactions inflammatoires post-opératoires peuvent occasionner des douleurs persistantes. Il s’agit d’une réaction anormale des nerfs au stress de la chirurgie. Une complication rare mais longue à guérir.
- Raideur persistante : dans ce cas la rééducation est essentielle pour éviter l’enraidissement du gros orteil et permettre une récupération complète
- La récidive est exceptionnelle.
Des anomalies associées du médio ou de l’arrière-pied non corrigées par cette chirurgie peuvent nécessiter le port de semelles orthopédiques sur mesure confectionnées à partir du 3ème mois post-opératoire.
La consolidation osseuse est acquise habituellement entre 4 à 8 semaines après l’opération. Cependant, certaines conditions (tabac, déficit en vitamine D, maladie vasculaire) peuvent ralentir la consolidation (retard de consolidation) jusqu’à 12 mois ou entraîner une absence de consolidation (pseudarthrose).
Les risques et complications de l’opération sont rares mais peuvent survenir. Il n’y a pas de risque zéro. Les risques énumérés ne constituent pas une liste exhaustive. Votre chirurgien donnera toute explication complémentaire et se tiendra à votre disposition pour évoquer avec vous chaque cas particulier avec les avantages, les inconvénients et les risques de l’intervention. Être bien informé et discuter avec votre chirurgien et votre anesthésiste permet de réduire au maximum les risques de l’intervention et de savoir comment réagir lors de la survenue d’une complication.